Диагностика ретинобластомы: увидеть, чтобы видеть
«Глаз — тот орган чувств, который приносит нам более всего удовлетворения,
ибо позволяет постичь суть природы».
Аристотель
Ретинобластома (РБ) — это агрессивная интраокулярная (внутриглазная) злокачественная опухоль сетчатки преимущественно детского возраста. Выживаемость пациентов и их шансы сохранить зрение напрямую зависят от ранней диагностики заболевания.
РБ имеет нейроэктодермальное происхождение и возникает в результате злокачественной трансформации клеток эмбриональной ретины [1].
Постулат «опухоль — болезнь генома» во многом обязан своим возникновением РБ. Она стала опухолью-пионером на заре генетической революции в изучении канцерогенеза. Печальный каскад событий внутри клеток в ходе злокачественной трансформации ассоциирован с мутациями в одноименном гене ретинобластомы Rb1, расположенном в 13 хромосоме. Он стал первым идентифицированным геном-онкосупрессором, функция которого — удержать в здоровых клетках неконтролируемый рост. Характер изменений (аберраций) в гене Rb1 определяет фенотип заболевания, то есть биологические свойства опухолевых клеток, и, соответственно, клиническую картину онкологического процесса [2].
Врожденная (наследственная) ретинобластома
Для инициации роста опухоли необходимо двуаллельное повреждение генов согласно модели «двойного удара» инактивации гена-онкосупрессора опухоли (A. Кнудсон, 1971 год). Врожденные мутации этого гена присутствуют во всех клетках организма (и в опухолевой, и в здоровых тканях). Тип наследования мутаций — аутосомно-доминантный, при этом фенотипическое проявление повреждения аллеля варьируется в популяции, что называют неполной пенетрантностью. Такие аберрации характеризуются как мутации зародышевой линии или герминальные и являются «первым ударом» по гену Rb1. «Добивает» его функцию приобретенная соматическая мутация («второй удар») [3].
При наследственной форме чаще наблюдается двусторонний (бинокулярный) характер поражения, а также мультифокальный рост с возникновением множества очагов.
Поскольку все клетки в организме имеют измененный ген Rb1, его функция в них также нарушена. Это увеличивает риск возникновения опухолей других локализаций и гистогенеза, (рак легких, мочевого пузыря, кожи, саркомы костей, мягких тканей, опухоли головного мозга). Вероятность развития второй злокачественной опухоли сохраняется на протяжении всей жизни, особенно при проведении лучевой терапии [2].
Спорадическая (ненаследственная) ретинобластома
Спорадическая форма РБ представлена односторонней (монокулярной) одноочаговой опухолью. Развивается позже наследственных форм и диагностируется в течение первых 3 лет жизни. Эта форма обусловлена мутацией в обеих аллелях гена Rb1 только в клетках сетчатки (то есть оба аллеля гена повреждены соматическими мутациями) [2].
Возможен вариант трехсторонней РБ. Это сочетание двусторонней РБ с опухолью в области шишковидной железы (эпифиза), которая также может занимать и срединные структуры мозга. Симптомы распространения опухоли диагностируются через 2–3 года после выявления двусторонней РБ. Признаки внутричерепного поражения могут предшествовать симптомам опухоли глаз. У детей возникает головная боль, рвота, головокружение [4].
РБ встречается с частотой 1:15000 новорожденных во всем мире. Случаи РБ составляют 14 % от числа всех случаев злокачественных опухолей у детей до 1 года и 3 % — у детей до 15 лет. Метастазирование и возникновение второго типа опухолей (главным образом, сарком) — основные факторы, влияющие на смертность пациентов с РБ [5].
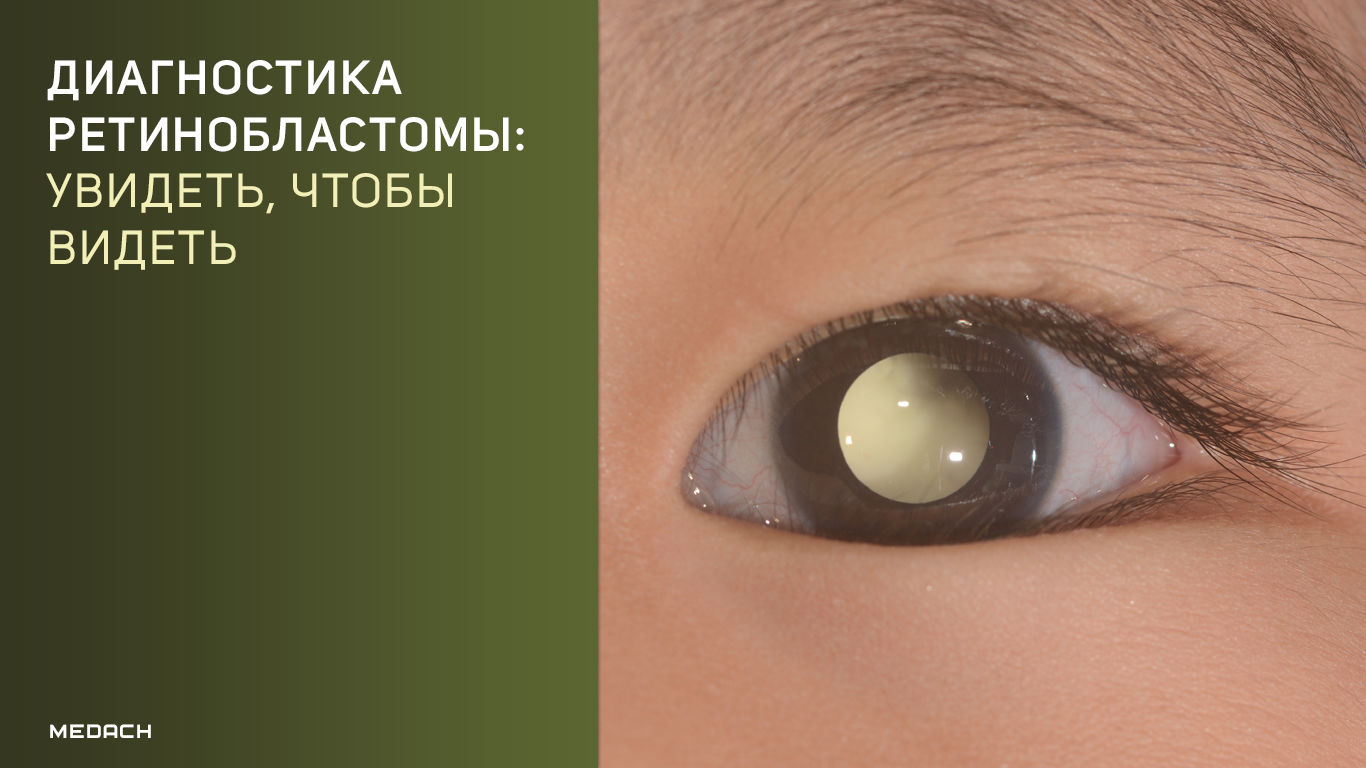
РБ развивается бессимптомно, манифестирует появлением лейкокории («свечение» или белое отражение от зрачка, кошачий глаз) или косоглазия [5].
Свечение возникает при отражении света от поверхности белых опухолевых масс (рис.1) [6].
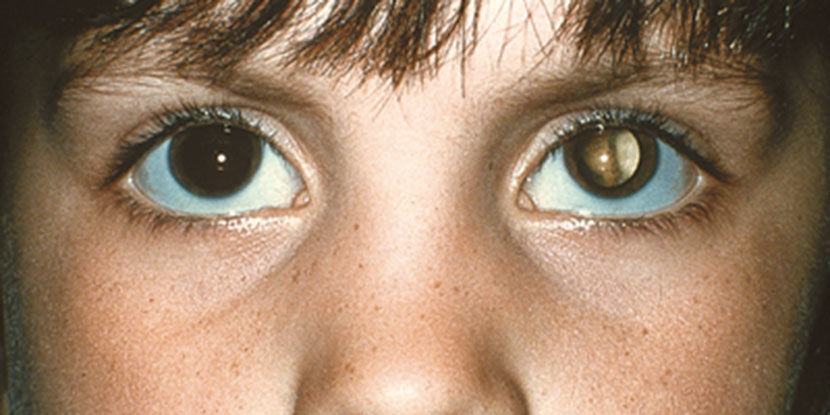
Рис.1 | Лейкокория — наиболее распространенный начальный симптом ретинобластомы [6]
Данный феномен возможен при распространении роста до передних отделов глаза, что, к сожалению, указывает на длительное течение заболевания. Получение белого отражения от зрачка отмечается также при фотографировании ребенка со вспышкой. Такой способ «скрининга» доступен родителям, задача педиатра — проинформировать о многогранной важности регулярного пополнения семейного архива.
Появление белого рефлекса вместо обычного красного рефлекса при офтальмоскопии — самый часто обнаруживаемый признак (рис. 2.1–2.5) [7]. Стратегия «know the glow» (узнать свечение) подразумевает акцент на раннюю доофтальмологическую диагностику РБ. Поэтому педиатрам и врачам общей практики также важно владеть элементарными навыками оценки состояния органа зрения. Начинать осмотры необходимо с возраста 1 месяца и продолжать в течение всего периода детства [5].
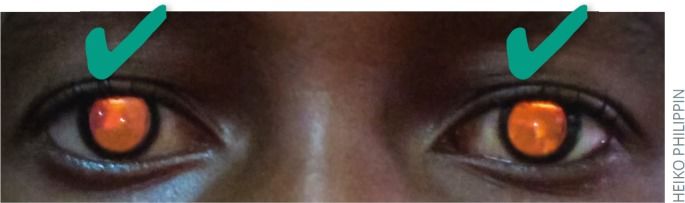
Рис. 2.1 | Нормальный красный рефлекс
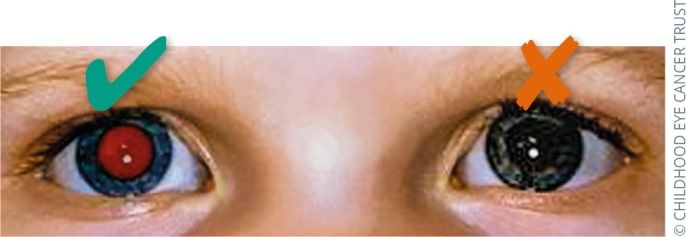
Рис. 2.2 | Правый глаз: нормальный красный рефлекс. Левый глаз: отсутствие красного рефлекса — показание для консультации офтальмолога.
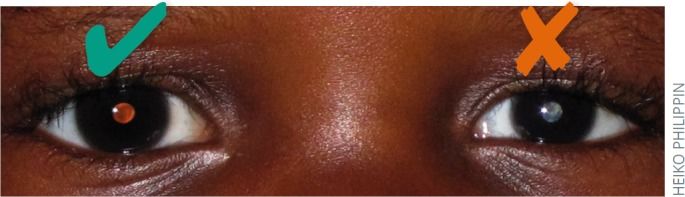
Рис. 2.3 | Правый глаз: нормальный красный рефлекс. Левый глаз: изменение цвета при оценке красного рефлекса (белый), в данном случае — левосторонняя катаракта.
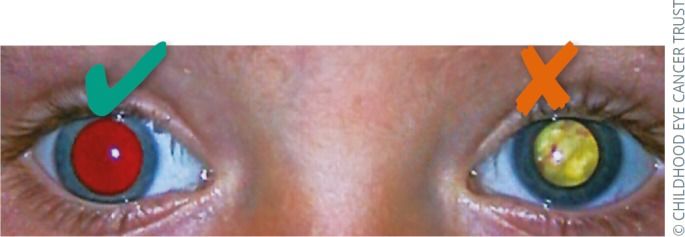
Рис. 2.4 | Правый глаз: нормальный красный рефлекс. Левый глаз: изменение цвета при оценке красного рефлекса (желто-белый), в данном случае — левосторонняя ретинобластома.
Обнаружение «неправильного» цвета — показание для консультации офтальмолога.
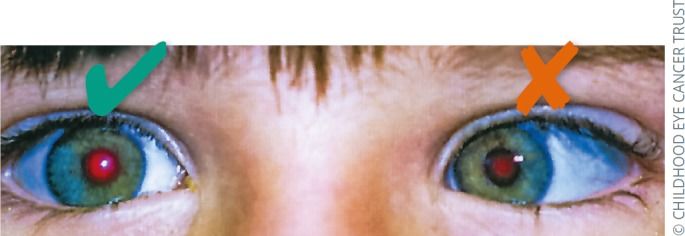
Рис. 2.5 | Правый глаз: нормальный красный рефлекс. Левый глаз: красный рефлекс менее яркий, а отражение роговицы (белое пятно на роговице) не отцентрировано. Это указывает на вторичное косоглазие, для обнаружения причин которого требуется консультация офтальмолога.
Второй характерный симптом РБ — косоглазие — обнаруживается при вовлечении центральной области сетчатки — макулы (рис.3) [8].
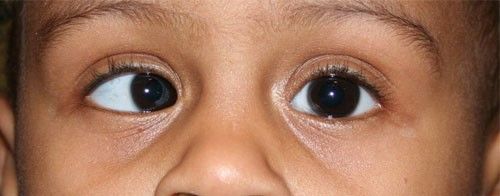
Рис. 3 | Косоглазие — второй по частоте симптом ретинобластомы [8].
К более редким симптомам РБ относятся:
- гетерохромия радужки при развитии увеита;
- мидриаз с отсутствием реакции зрачка на свет;
- рубеоз радужки при ишемии значительной площади сетчатки;
- гифема (кровь в передней камере глаза);
- гемофтальм (кровоизлияние в стекловидное тело);
- помутнение стекловидного тела при его обсеменении;
- псевдогипопион — узелки опухоли при распространении опухолевых отсевов в переднюю камеру глаза;
- буфтальм («бычий глаз») при вторичной глаукоме или при смещении кпереди опухолью иридохрусталиковой зоны [9].
Оценка характеристик интраокулярной РБ проводится отдельно для каждого глаза. В настоящее время используется Международная классификация интраокулярной ретинобластомы (International Classification for Intraocular Retinoblastoma, ICRB) (табл. 1 [10] и рис. 4 [11]), определяющая возможности и виды органосохраняющего лечения, особенно актуальна эта система стадирования для выбора химиотерапии.
.

Рис. 4 | Международная классификация интраокулярной ретинобластомы: стадии А-Е [11]. Характеристика стадий представлена в таблице 1.
Классификация Reese–Ellsworth (R–E; 1963) была разработана для определения возможности сохранения глаза с применением наружного облучения, что является неоднозначным вопросом в современной практике. Подходы к использованию дистанционной лучевой терапия (ДЛТ) изменяются ввиду высокого риска вторых злокачественных опухолей. Самые частые варианты новообразований в зоне облучения — это фибросаркомы, остео- и веретеноклеточные саркомы, вне зоны облучения — мягкотканные саркомы, остеосаркома, рак щитовидной железы, меланома [5].

Табл. 1 | Международная классификация интраокулярной ретинобластомы (2005) [10].
Важность верной маршрутизации пациента обусловлена ограниченным числом медицинских организаций в Российской Федерации, которые способны обеспечить терапию РБ (НИИ детской онкологии и гематологии ФГБУ «НМИЦ онкологии им. Н.Н. Блохина», ФГБУ «НМИЦ ГБ им. Гельмгольца», ФГАУ «МНТК "Микрохирургия глаза" им. акад. С.Н. Федорова») [12].
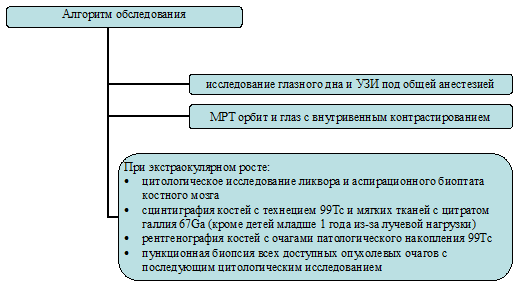
Основные этапы диагностического пути:
- Онкологическая настороженность родителей и ближайшего окружения ребенка, педиатров.
- Консультация офтальмолога каждые 3 месяца в течение 1-го года жизни, включающая офтальмоскопию с медикаментозным мидриазом, далее не реже 1 раза в 6 месяцев.
- Раннее направление в онкологический диспансер при подозрении на патологию.
- При подтверждении диагноза — направление в федеральные медицинские учреждения, способные оказать высокотехнологичную медицинскую помощь по форме 057/у-04.
- Молекулярно-генетический анализ пациента и его семьи (братьев, сестер и родителей).
Краткий алгоритм диагностического поиска представлен на схеме:
При офтальмоскопии классический вид РБ — это единичные или множественные узелки белого или кремового цвета, часто с выраженными внутрипозиционными кровеносными сосудами. Существует три основных паттерна роста: эндофитный (в полость стекловидного тела), экзофитный (в субретинальное пространство), смешанный (наличие клонов опухолевых клеток в стекловидном теле и в передней камере на фоне куполообразной отслойки сетчатки) и диффузный инфильтрирующий. Последний вариант — самый редкий, но и самый коварный. При диагностике не обнаруживается однозначно интерпретируемая опухолевая масса, вместо этого выявляется диффузное утолщение без классической кальцификации. Клинические симптомы при таком типе роста включают хемоз (отек конъюнктивы), псевдогипопион (клеточная инфильтрация передней камеры глаза, имитирующая скопление гноя в передней камере глаза, то есть гипопион) и псевдовитреит (клеточная инфильтрация, напоминающая промежуточный увеит, локализованный в стекловидном теле, то есть витреит или гиалит) [5].
Инструментальные исследования помогают провести дифференциальную диагностику и уточнить характеристики опухоли. Как и при многих других нозологиях, первое место ввиду простоты использования и быстроты получения информации занимает ультразвуковое исследование (УЗИ). РБ имеет характерные ультразвуковые признаки. Она представлена округлым или неправильной формы внутриглазным образованием с отложениями кальция. Кровоток в опухолевой ткани не определяется. Дополнить УЗИ может флюоресцентная ангиография, которая особенно информативна при множественных внутриглазных опухолях.
Среди методов визуализации особое место занимает магнитно-резонансная томография (МРТ), которая используется для оценки инвазии зрительного нерва и наличия трехстороннего поражения (опухоль шишковидной железы (пинеобластома) и примитивные нейроэктодермальные внутричерепные опухоли, ассоциированные с мутациями Rb1). Компьютерная томография в настоящее время не рекомендована, так как лучевая нагрузка может явиться триггером второй опухоли при герминальных мутациях Rb1 [13].
В аспекте гистологической верификации онкологического диагноза РБ — настоящий «бунтарь». Биопсия этой опухоли сопряжена с высоким риском метастазирования, что упраздняет первичную патоморфологическую оценку. Однако гистологическое исследование РБ обязательно после энуклеации. Необходимо проверить все удаленные ткани. Это единственный способ установить патоморфологическое стадирование, определяющее риски метастазирования и смертности. К признакам высокого риска относят наличие опухолевых клеток по линии резекции зрительного нерва и/или выход опухоли за пределы склеры (рис.6) [14].
.
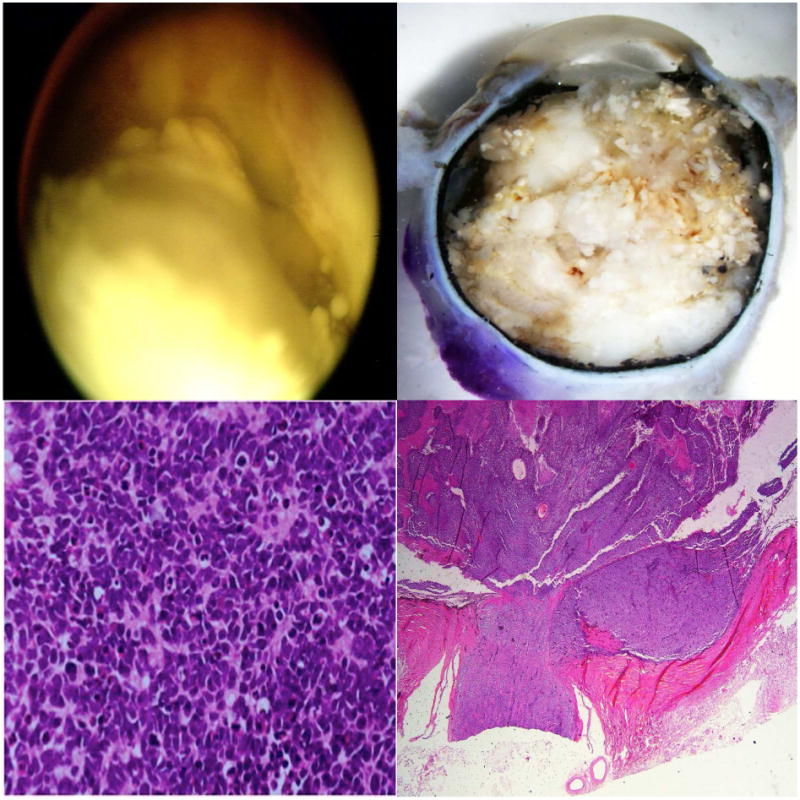
Рис. 5 | Ретинобластома с тяжелой степенью анаплазии и патоморфологическими признаками высокого риска. Слева вверху: клиническая картина ретинобластомы группы Е; справа вверху: макроскопическая картина энуклеированного глаза — белесоватые массы, заполняющие весь задний отдел склеры; слева внизу: гистологическая картина тяжелой анаплазии; справа внизу: постлиминарный зрительный нерв и массивная хориоидальная инвазия (окраска гематоксилин и эозин) [14].
РБ становится высококурабельной опухолью со значительно возросшими возможностями проведения органосохраняющего лечения. Логичным условием применения таких методов является ранняя диагностика и точная характеристика опухолевого процесса. «Ораторы восхваляли глаз, певцы воспевали его, но действительная оценка глаза покоится в безмолвной тоске тех, кто имел глаз и лишился его», — А. Грефе. Хотим ли мы подвергнуть детей осознанию этой истины на собственном опыте? Возможно, лучшая мультидисциплинарная команда в детской онкологии — это родители, ближайшее окружение и врачи неонкологического профиля, которые смогли бы заподозрить болезнь на максимально раннем этапе. Только тогда передача эстафеты команде клинических специалистов онкологического центра может обернуться счастливой победой [15].

Источники:
- Singh H.P.et al. Developmental stage-specific proliferation and retinoblastoma genesis in RB-deficient human but not mouse cone precursors. Proc Natl Acad Sci USA. 2018;115(40):E9391-E9400.
- Pappas L., Xu X.L., Abramson D.H., Jhanwar S.C. Genomic instability and proliferation/survival pathways in RB1-deficient malignancies. Adv Biol Regul. 2017;64:20-32.
- Bremner R., Chen D., Pacal M., Livne-Bar I., Agochiya M. The RB Protein Family in Retinal Development and Retinoblastoma: New Insights from New Mouse Models. Dev Neurosci 2004;26:417-434.
- Andrade G.C.et al. Trilateral retinoblastoma with unilateral eye involvement. Rev Assoc Med Bras(1992). 2015;61(4):308-10.
- Grossniklaus H.E.. Retinoblastoma. Fifty years of progress. The LXXI Edward Jackson Memorial Lecture. Am J Ophthalmol. 2014;158(5):875–891.
- Boyd K. What Is Retinoblastoma? American Academy of Ophthalmology. Published online.2019.
- Bowman R., Foster A. Testing the red reflex. Community Eye Health. 2018;31(101):23.
- https://aapos.org/glossary/strabismus
- Dimaras H. et al. Retinoblastoma. Nat Rev Dis Primers. 2015;1:15021.
- Murphree A.L. Intraocular retinoblastoma: the case for a new group classification. Ophthalmology clinics of North America. 2005;18:41–53.
- Fabian I.D., Reddy A., Sagoo M.S. Classification and staging of retinoblastoma. Community Eye Health. 2018;31(101):11–13.
- Ушакова Т.Л. и др. Новая эра органосохраняющего лечения детей с интраокулярной ретинобластомой в России: мультицентровое когортное исследование. Онкопедиатрия. 2018;5(1):51–69.
- Fabian I.D.et al. The management of retinoblastoma. Oncogene. 2018;37(12):1551-1560.
- Mendoza P.R. et al. Histopathologic grading of anaplasia in retinoblastoma. American journal of ophthalmology. 2015;159:764–776. e763.
- https://curesearch.org/Charlotte-Pisano
